Wissensspeicher Digital HISTO NRW | Teilprojekt HS Gesundheit
| Sitio: | RUB Moodle |
| Curso: | Digital HISTO NRW Teilprojekt Logopädie |
| Libro: | Wissensspeicher Digital HISTO NRW | Teilprojekt HS Gesundheit |
| Imprimido por: | ゲストユーザ |
| Día: | jueves, 14 de mayo de 2026, 19:46 |
1. Startseite
Herzlich Willkommen im Wissensspeicher von Digital HISTO NRW | Teilprojekt Logopädie. In den einzelnen Kapiteln findet sich aufbereitetes Fachwissen ergänzt mit spezifischen Übungssequenzen zur Wissensüberprüfung und -vertiefung. Die jeweiligen Lernziele sind zu Beginn der Kapitel aufgeführt.
Der
Kurs richtet sich an Studierende und Dozent*innen der
Gesundheitswissenschaften, z.B. der Logopädie und dient als ergänzendes Lehr- und Lernmaterial im Fach Anatomie/Histologie.
2. Gewebearten
Lernziele
Nach der Bearbeitung dieses Kapitels:
- Können Sie die verschiedenen Gewebearten nennen und definieren.
- Können Sie die verschiedenen Typen von Epithelgewebe nennen und definieren.
- Können Sie Oberflächenepithelien näher klassifizieren.
- Können Sie die Bestandteile von Nervengewebe nennen und definieren.
- Kennen Sie den Aufbau und die Funktion eines Neurons.
- Kennen Sie den Aufbau einer Synapse.
- Können Sie die verschiedenen Neuronentypen nennen und hinsichtlich ihrer Charakteristik definieren.
2.1. Überblick
Allgemein
Ein Gewebe ist ein Verband aus gleichartig differenzierten Zellen, die durch Interzellulärkontakte und Extrazellulärmatrix zusammengehalten werden.
Unterschieden werden können vier Gewebegruppen: Epithelgewebe, Binde- und Stützgewebe, Muskelgewebe und Nervengewebe.
Epithelgewebe
= geschlossene Zellverbände mit vielen Zellkontakten und geringem Extrazellulärraum. In Schichten aufgebaut. Besitzen eine Basalmembran. Man unterscheidet Oberflächenepithelien, Drüsenepithelien und Sinnesepithelien.
Binde- und Stützgewebe
= verbindet, trennt und stützt andere Gewebearten. Charakterisiert durch wenig Zellen mit großem Extrazellulärraum, der mit Extrazellulärmatrix gefüllt ist. In der Fachliteratur finden sich verschiedene Unterteilungsmöglichkeiten. Eine Möglichkeit der Unterteilung ist: Bindegewebe, Fettgewebe, Knorpelgewebe und Knochengewebe.
Besonderheiten:
Lamina Propria = Eine Schicht aus Bindegewebe, die unter der Epithelschicht liegt. Sie kommt unter Schleimhäuten und serösen Häuten vor.
Muskelgewebe
= Zellverbände mit der Fähigkeit zu koordinierten, makroskopisch sichtbaren Kontraktionen. Unterschieden werden quergestreifte (Skelett)Muskulatur, Herzmuskulatur und glatte Muskulatur.
Nervengewebe
= Besteht aus Nervenzellen (Neurone) und Gliazellen (Neuroglia/Glia)
Übung
Welche Gewebearten gibt es und wie werden Sie definiert? Festigen Sie Ihr Wissen mithilfe von Lernkarten. Hier geht´s zur Übung.
2.2. Vertiefung: Epithelgewebe
Epithelgewebe = geschlossene Zellverbände mit vielen Zellkontakten und geringem Extrazellulärraum. In Schichten aufgebaut. Besitzen eine Basalmembran. Man unterscheidet Oberflächenepithelien, Drüsenepithelien und Sinnesepithelien.
Oberflächenepithelien: Bedecken die äußere Körperoberfläche und kleiden innere Hohlräume aus. Klassifizierung kann abhängig von der Zahl der Zellschichten (einschichtig oder mehrschichtig) und Form der Zellen (platt oder prismatisch) bzw. weiteren spezifischen Kriterien erfolgen:
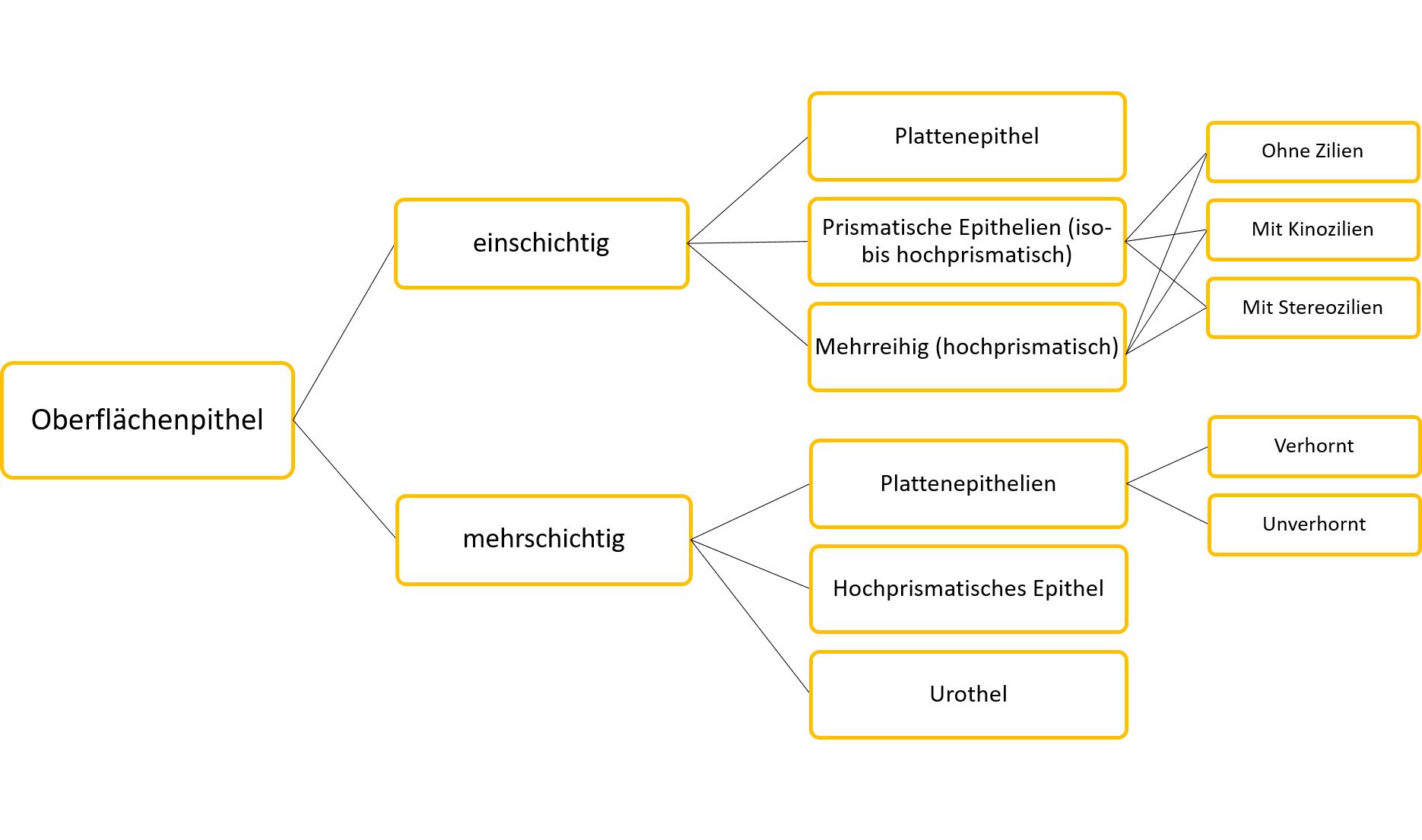
Abbildung: Übersicht Oberflächenepithelien
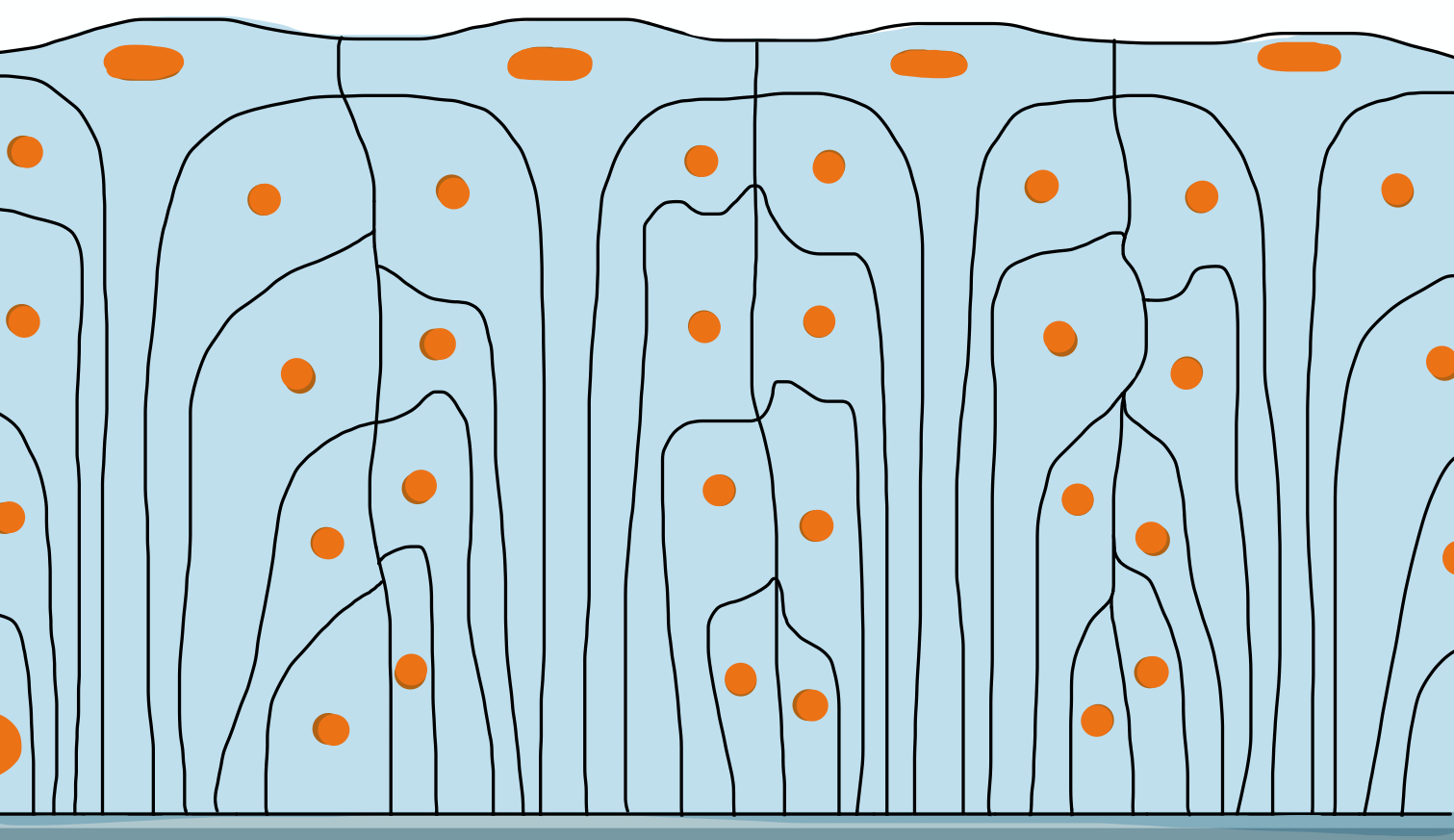
Merke: Ein Beispiel für einschichtiges, mehrreihiges, hochprismatisches Oberflächenepithel mit Kinozilien ist das respiratorische Epithel, auch Flimmerepithel genannt. Es ist neben (Kino)Zilien auch mit Becherzellen ausgestattet und kleidet einen Großteil der Atemwege aus.
Klassifizierung nach der Zahl der Zellschichten:
- Einschichtig = die Zellen bilden eine Zellschicht
- Einschichtig, mehrreihig = alle Zellen berühren die Basalmembran:
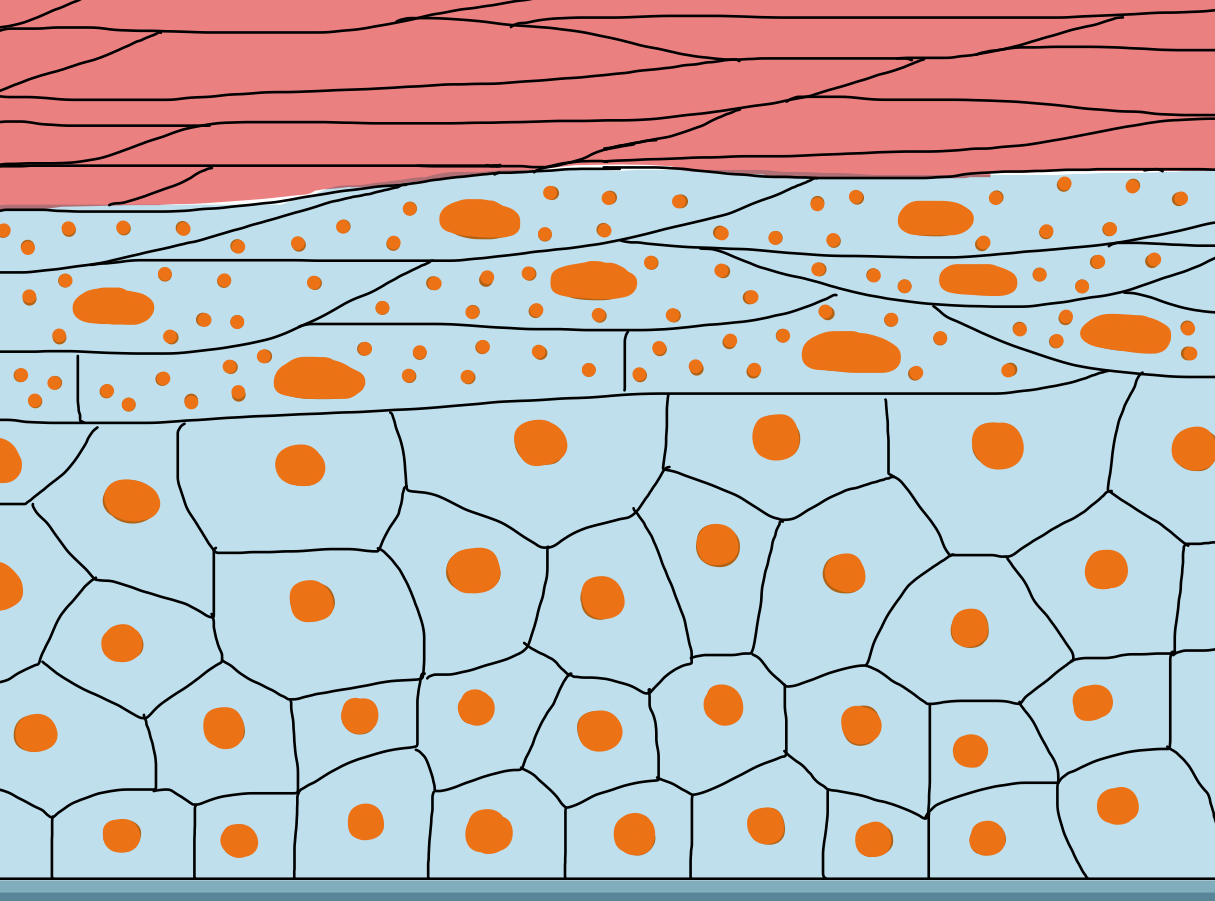
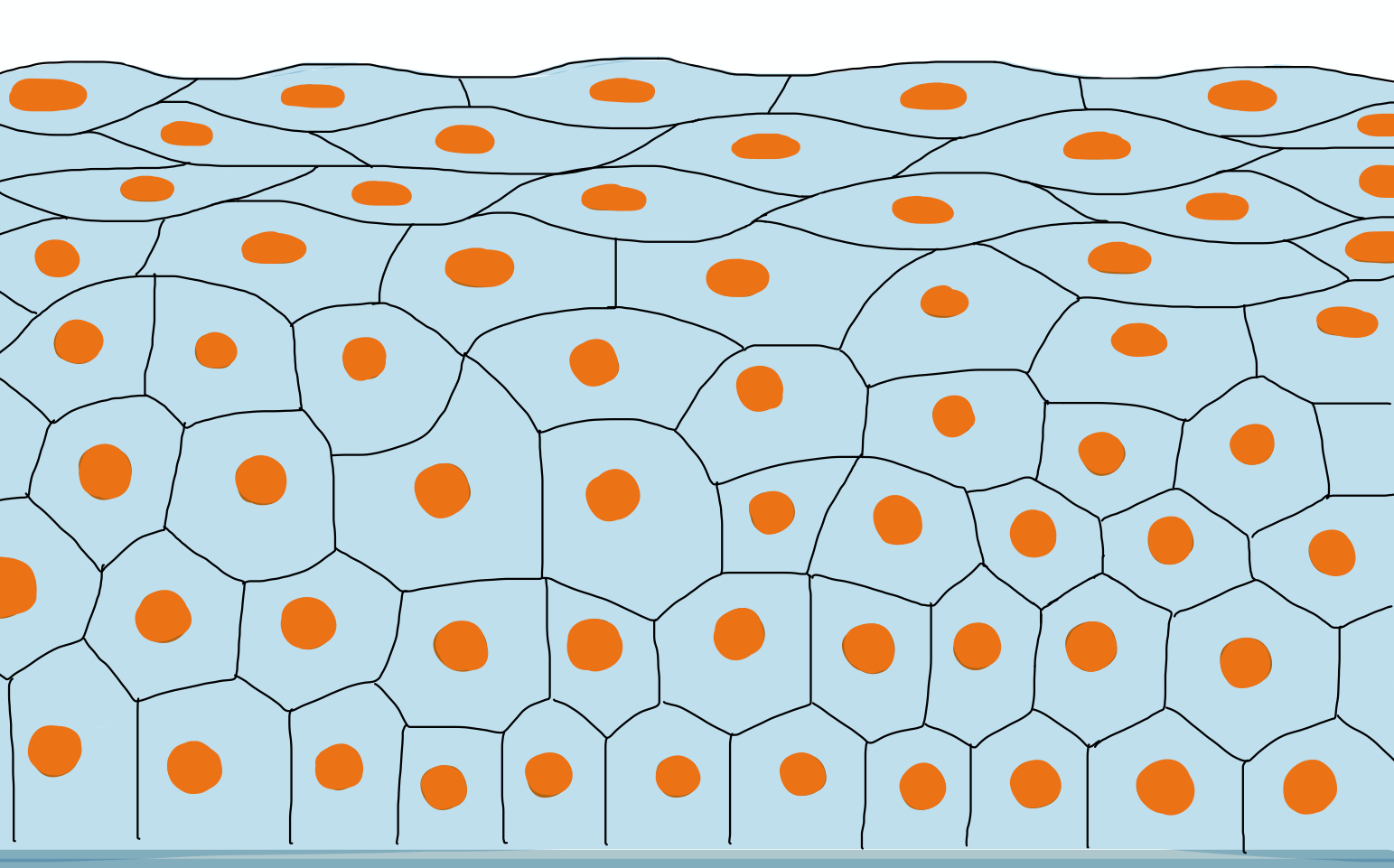
- Mehrschichtig = die Zellen liegen in mehreren Zellschichten übereinander, alle mehrschichtigen Epithelien werden nach der obersten Zellschicht klassifiziert
Drüsenepithelien: Zellverbände, die Sekrete bilden und abgeben können (Sekretion). Klassifizierung in Exokrine Drüsenzellen (geben Sekret direkt an innere o. äußere Körperoberflächen ab) und Endokrine Drüsenzellen (geben Sekret an Blutgefäße ab).
Merke: Sekret der Endokrinen Drüsenzellen = Hormone
Sinnesepithelien = auch Neuroepithel; spezialisierte Epithelzellen mit der Fähigkeit bestimmte Reize aufzunehmen und weiterzuleiten. Vorkommen z.B. Netzhaut des Auges, Innenohr.
2.3. Vertiefung: Nervengewebe
Nervengewebe = Besteht aus Nervenzellen (Neurone) und Gliazellen (Neuroglia/Glia)
2.3.1. Nervenzellen (Neurone)
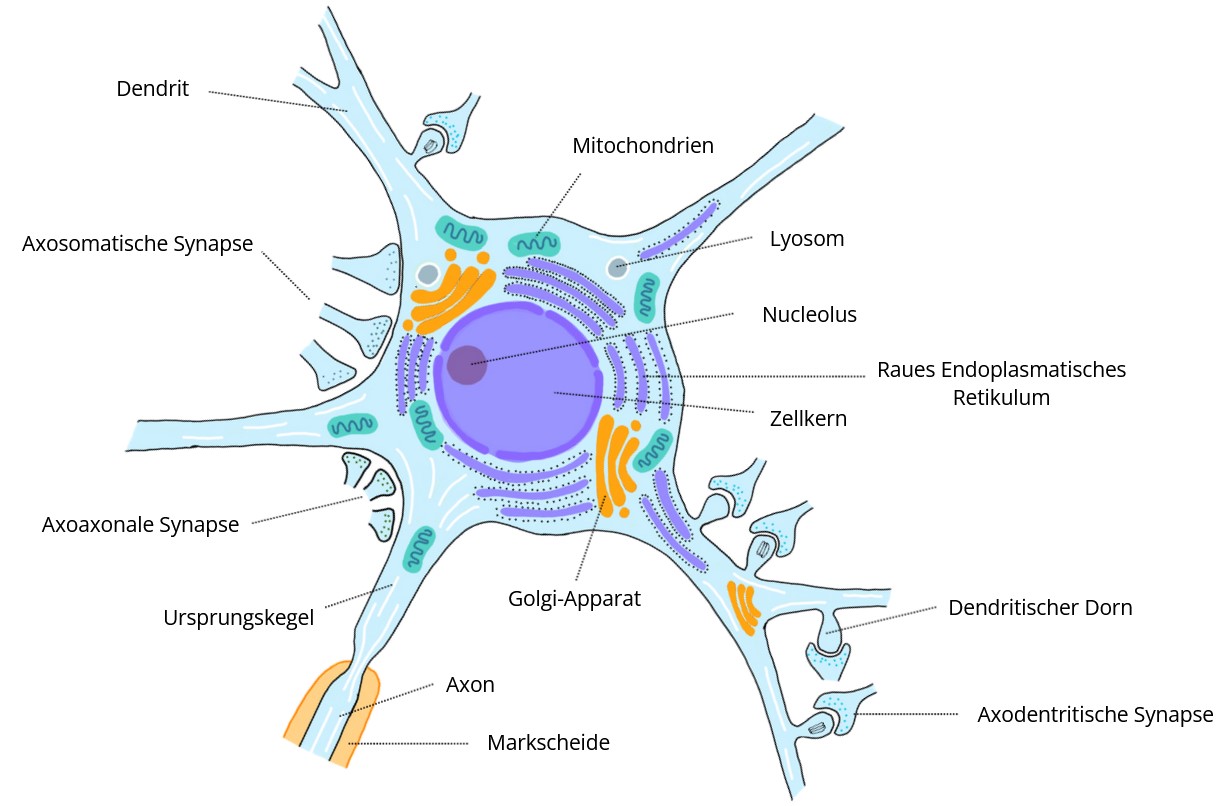
Aufbau
Funktionen
- Übertragung, Verarbeitung und Speicherung von Informationen
- Anpassung an Änderungen in der Umwelt
- Bestehen aus einem Zellleib (Perikaryon) sowie Fortsätzen, Dendrit und Axon (Neurit)
- Größe der Perikarya kann differieren
- Dendrit
- afferent, Erregungsaufnahme und -verarbeitung
- Je nach Neuronentyp unterschiedlich (oft) vorhanden und ausgebildet in Länge, Dicke, Verästelung
- Axon
- efferent, Erregungsweiterleitung
- Bei jedem Neuron nur 1x vorhanden
- Unterschiedlich lang und dick, aber gleichbleibend im Durchmesser
- Enden im präsynaptischen Bouton (Endknöpfchen) als Teil der Synapse
- Synapse
- Zellkontakte
- Informations-/Reizweitergabe
- Freisetzen von Neurotransmittern
Übung
Multipolar
- am häufigsten
- Bestehen aus einem Axon und mehreren, sich verästelnden und dünner werdenden Dendriten
- Beispiele: motorische Neurone, Pyramidenzellen, Sternzellen
Bipolar
- Nur zwei Fortsätze; 1 Dendrit + 1 Axon an den gegenüberliegenden Polen des Perikaryons
- Beispiele: bestimmte Retinaneurone, Ganglienzellen des Innenohrs
Pseudounipolar
- Ursprünglich bipolares Neuron, dessen beiden
Fortsätze im Verlauf der Entwicklung an der Abgangsstelle vom Perikaryon zu
einem einzigen Stammfortsatz verschmelzen, der sich kurz danach t-förmig
aufzweigt
- In ein zentrales Axon zum ZNS
- In ein peripheres Axon zu Haut und Muskulatur
Übung
2.3.1.1. Synapse
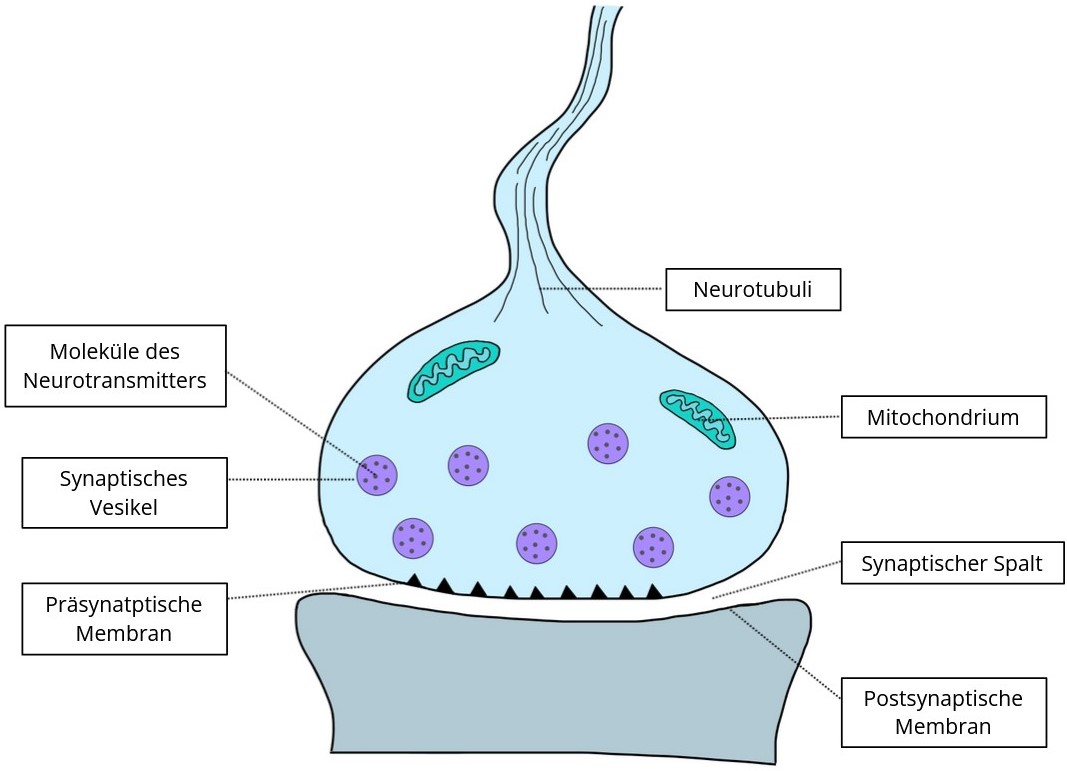
- nach Bautyp:
- ohne Basallamina (neuro-neuronale
Synapse)
- mit Basallamina (neuro-muskuläre Synaspe)
- ohne Basallamina (neuro-neuronale
Synapse)
- nach Transmitter:
- Acetyl-Cholin > cholinerg
- Adrenalin > adrenerg
- Dopamin > dopaminerg
- Etc.
- nach Lage am postsynaptischen Neuron:
- axo-dendritisch
- axo-axonal
- axo-somatisch
Übung
2.3.2. Gliazellen
- Autochtone Gliazellen (= aus dem embryonalem
Neuroektoderm hervorgegangen), auch Makroglia genannt
- Autochtone Gliazellen des ZNS
- Astroglia
- Sind durch Fortsätze mit sowohl mit der Basallamina der hirnversorgenden Kapillaren als auch mit den Neuronen verbunden
- Funktion (Beispiele):
- Versorgung der Neurone
- Mitwirkung bei der Ausbildung der Blut-Hirn-Schranke
- Oligodentroglia
- Fortsätze bilden Markscheiden/Myelinscheiden für benachbarte Axone
- Haben keinen Kontakt zur Basallamina
- Astroglia
- Autochtone Gliazellen des PNS
- Schwann-Zellen (= Begleitzellen aller Axone im PNS, ähnlich den Oligodendroglia im ZNS)
- Mantel- bzw. Satellitenzellen
- Autochtone Gliazellen des ZNS
- Allochthone
Gliazellen (entstammt dem Knochenmark; sekundär in das Neuroepithel
eingewandert), auch Mikroglia genannt
- Funktion:
Abwehr im ZNS bei Läsionen und Entzündungen
- Funktion:
Abwehr im ZNS bei Läsionen und Entzündungen
3. Respirationstrakt
Lernziele
Nach der Bearbeitung dieses Kapitels:
- Kennen Sie die Bestandteile der oberen und unteren Atemwege.
- Kennen Sie den Aufbau der Schleimhaut der Nasenmuschel.
- Kennen Sie den Aufbau der Epiglottis.
- Kennen Sie die allgemeine Funktion der Epiglottis.
- Kennen Sie den Aufbau des Larynx.
- Kennen Sie die allgemeine Funktion des Larynx.
3.1. Überblick
- Nasenhöhle
- Nasennebenhöhlen
- Rachen (Pharynx)
- Kehlkopf (Larynx)
Die unteren Atemwege umfassen:
- Luftröhre (Trachea)
- Bronchien
- Brochiolen
- Bronchioli respiratorii
Zusammen bilden die oberen und unteren Atemwege ein komplexes System, das u.a. für den Gastransport und den Gasaustausch verantwortlich ist, aber auch für die Stimmbildung sowie dem Schutz vor Infektionen.
Die Atemwege sind mit respiratorischen Epithel mit Flimmerepithelzellen und Becherzellen ausgekleidet. Bis zum Ende der Bronchien finden sich zudem exokrine Drüsen sowie hyalines Knorpelgewebe. In den oberen Atemwegen bis zum Larynx kommt quergestreiftes Muskelgewebe vor, in den unteren Atemwegen ab der Trachea Gewebe glatter Muskulatur (vgl. Kapitel 2.).
3.2. Vertiefung: Obere Atemwege
Nasenhöhle und Nasennebenhöhle
Den Eingang in die Nasenhöhle bilden die Nasenlöcher. Diese münden in den Nasenvorhof (Vestibulum). Dieser Bereich ist mit mehrschichtigen unverhornten Plattenepithel ausgekleidet. Darüber hinaus finden sich hier kräftige Haare, deren Funktion das Filtern von Staubpartikeln und Fremdkörpern aus der Luft ist. Anschließend geht das Epithel in Respiratorisches Epithel/ mehrreihiges Flimmerepithel über.
Die Oberfläche der Nasenhöhle wird durch drei Nasenmuscheln vergrößert. Deren Schleimhaut ist geprägt von einem komplexen Gefäßsystem mit Schwellkörpern (Venenplexus; siehe Abb. 3.2.1).
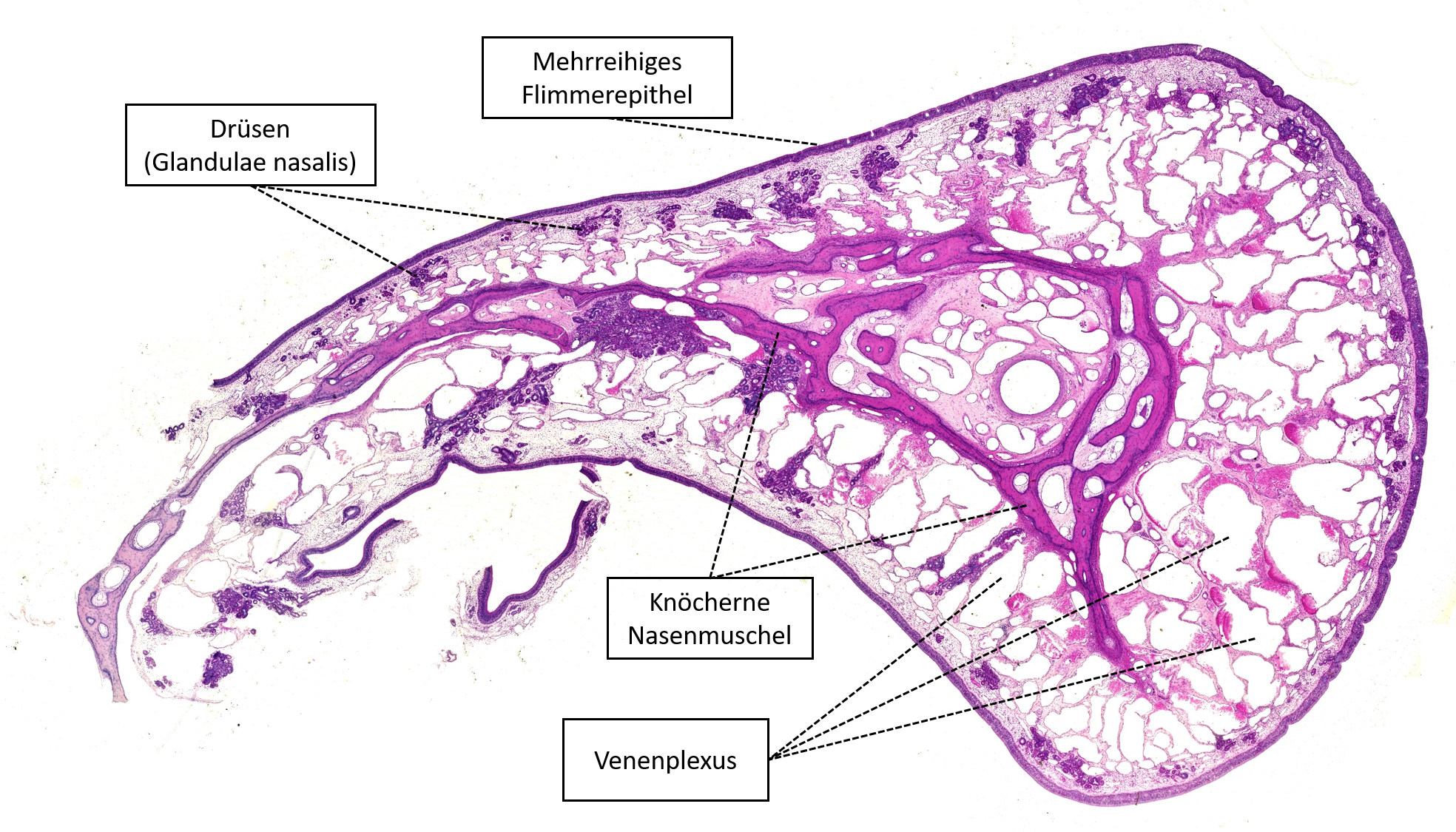
Abbildung 3.2.1. Nasenmuschel. Bild im virtuellen Mikroskop ansehen.
Durch die Nasenscheidewand (Septum nasi) wird die Nasenhöhle in einen rechten und einen linken Abschnitt geteilt.
Außerdem gehen aus der Nasenhöhle Gänge zu vier Nasennebenhöhlen ab; luftgefüllte Hohlräume der Schädelknochen, die ebenfalls mit respiratorischem Epithel ausgekleidet sind: Sinus frontalis (Stirnhöhle), Sinus maxillaris (Kieferhöhle), Sinus sphenoidalis (Keilbeinhöhle) und Sinus ethmoidalis (Cellulae ethmoidales/ Siebbeinzellen).
Pharynx
Der Rachen (Pharynx) ist über die hinteren Nasenöffnungen (Choanen) mit der Nasenhöhle verbunden. Er ist in drei Bereiche untergliedert:
- Obererer Bereich = Epipharynx (auch Nasopharynx)
- Mittlerer Bereich = Mesopharynx
- Unterer Bereich = Hypopharynx
Besonderheit: Der Epipharynx ist mit mehrschichtigem Flimmerepithel ausgekleidet, wohingegen Meso- und Hypopharynx mit mehrschichtigem unverhorntem Plattenepithel ausgekleidet sind.
Epiglottis
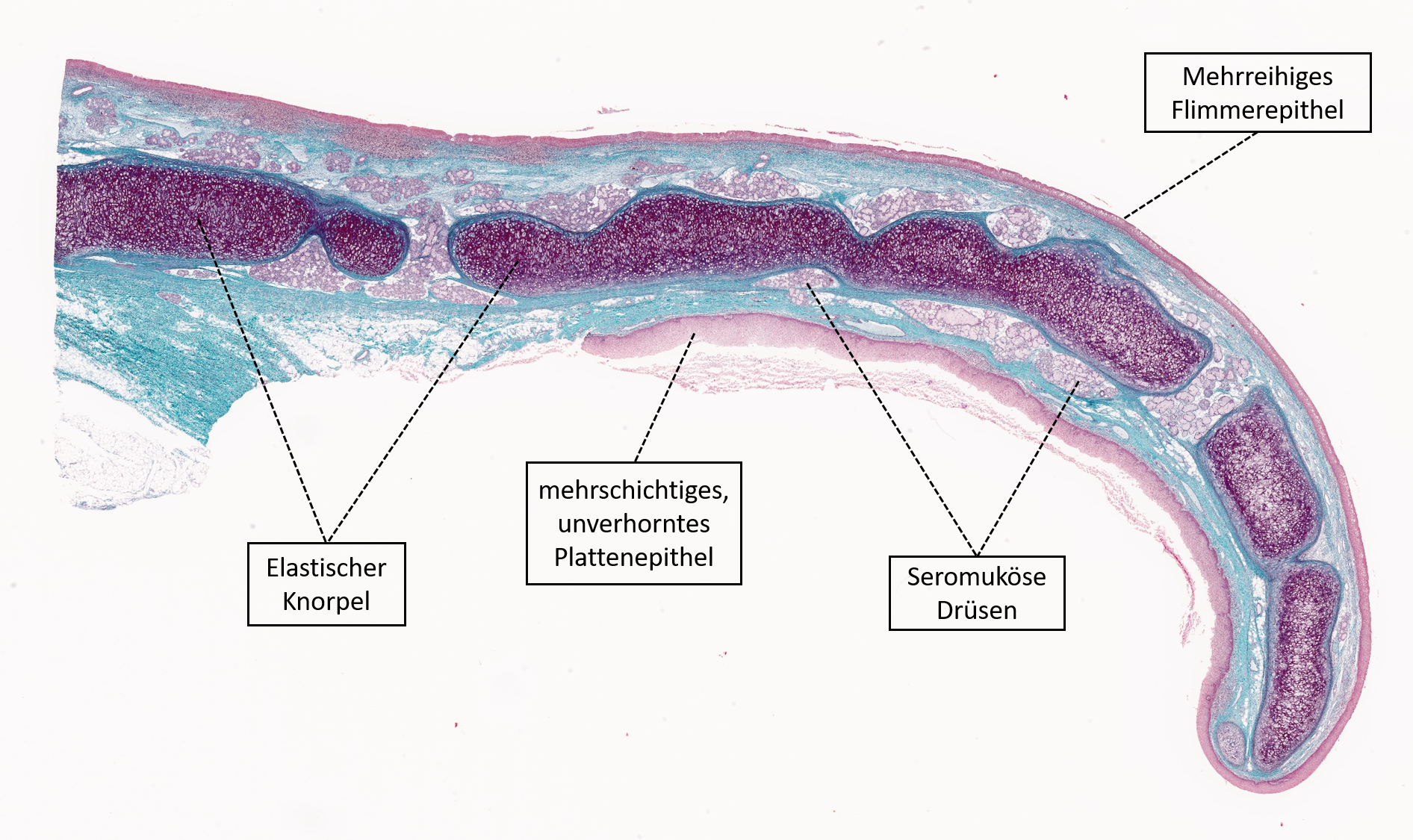
Die Epiglottis, auch Kehldeckel genannt, befindet sich am Anfang der Luftröhre und bereits Teil des Larynx. Sie schließt den Eingang zur Speiseröhre während des Schluckvorgangs ab und verhindert so das Eindringen von Flüssigkeiten und Nahrung.
Auf der lingualen Seite (zungenwärts) der Epiglottis befindet
sich mehrschichtiges und unverhorntes Plattenepithel, auf der pharyngealen
Seite respiratorisches Epithel. Subepithelial liegen zahlreiche seromuküse
Drüsen. Weiterhin besteht die Epiglottis aus elastischem Knorpelgewebe.
Larynx
Die Hauptfunktion des Kehlkopfes (Larynx) ist die Laut- und Tonbildung. Darüber hinaus schützt er die unteren Atemwege.
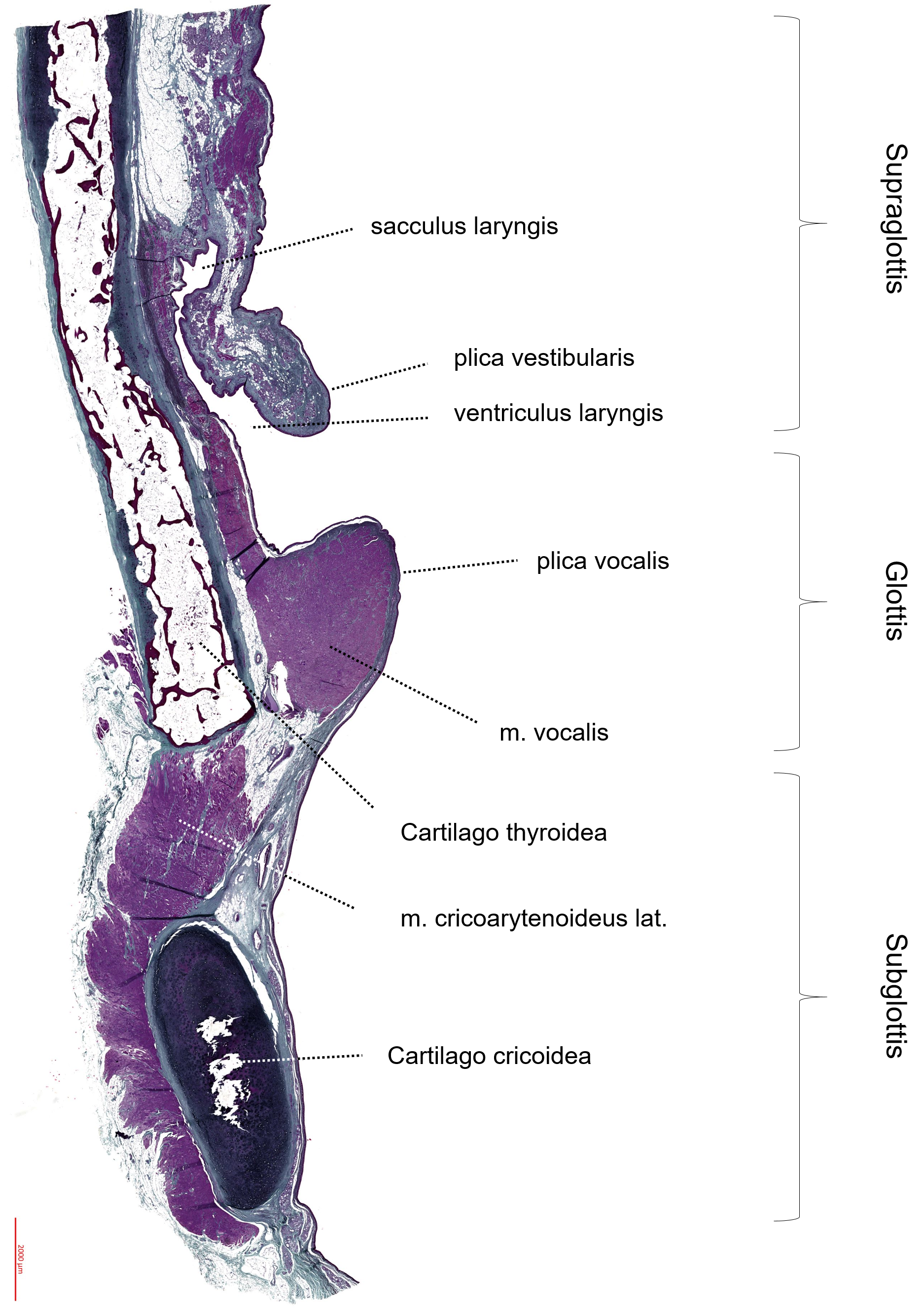
Der Kehlkopf (Larynx) lässt sich in drei Bereiche untergliedern (siehe Abb. 3.2.3):- Supraglottis = Epiglottis bis Plica vestibularis (Taschenfalte)
- Glottis = Plica vocalis (Stimmfalte)
- Subglottis = Region unter der plica vocalis bis zum Unterrand des Ringknorpels
Das Knorpelgewebe des Kehlkopfes besteht überwiegend aus hyalinem Knorpel. Die größten Knorpel bilden dabei Schildknorpel (Cartilago thyroidea), Ringknorpel (Cartilago cricoidea) und Stellknorpel (Cartilago arytenoidea). Die kleineren Knorpel sowie die Epiglottis bestehen aus elastischem Knorpel.
Die Knorpel sind überwiegend über Bänder miteinander verbunden, deren Beweglichkeit über Muskeln, innerviert durch den N. vagus, gewährleistet wird.
Die
Schleimhaut des Larynx besteht aus respiratorischem Epithel. Eine Ausnahme
bildet die Stimmfalte (Plica vocalis), die mit mehrschichtigem (un)verhornten
Plattenepithel bedeckt ist.
4. Nervensystem
Lernziele
Nach der Bearbeitung dieses Kapitels:
- Kennen Sie die verschiedenen Einteilungsmöglichkeiten des Nervensystems und deren Bedeutung.
- Können Sie die Bestandteile des Zentralen Nervensystems und des Peripheren Nervensystems benennen.
- Können Sie die Strukturen „Graue Substanz“ und „weiße Substanz“ allgemein definieren.
- Können Sie das Gehirn groß in vier Bereiche unterteilen.
- Kennen Sie die Verteilung von grauer und weißer Substanz im Gehirn.
- Kennen Sie den Cortex von Groß- und Kleinhirn und können diese charakterisieren.
- Kennen Sie die allgemeine Struktur des Rückenmarks.
- Kennen Sie die wichtigsten Charakteristika von grauer und weißer Substanz im Rückenmark.
4.1. Überblick
Das
Nervensystem ist ein komplexes System, das die Informationsverarbeitung und
-übertragung im Körper ermöglicht.
Die Grundgewebearten des Nervensystems sind Nervenzellen (Neurone) und Gliazellen (Neuroglia/Glia) (vgl. Kapitel 2.3.).
Einteilungsmöglichkeiten des Nervensystems allgemein:
- nach Lage (topografisch):
- zentrales Nervensystem (ZNS): Gehirn und Rückenmark
- peripheres Nervensystem (PNS): Hirnnerven und Spinalnerven
- Merke: Der Übergang zwischen ZNS und PNS liegt dort, wo die autochtonen Oligodendroglia des ZNS von den autochtonen Schwann-Zellen des PNS abgelöst werden (vgl. Kapitel 2.3.2.)
- zentrales Nervensystem (ZNS): Gehirn und Rückenmark
- nach Funktion:
- somatisches Nervensystem: Verarbeitung von Reizen
- vegetatives Nervensystem: Steuerung lebenswichtiger Organfunktionen
- somatisches Nervensystem: Verarbeitung von Reizen
4.2. Vertiefung: ZNS
Zentrales Nervensystem (ZNS)
Das zentrale Nervensystem besteht aus Gehirn und Rückenmark. Die meisten Strukturen des ZNS lassen sich weiter in die graue und weiße Substanz untergliedern. Die graue Substanz (Substantia grisea) des ZNS besteht hauptsächlich aus den Perikarya der Nervenzellen und nicht-myelinisierten Axonen. Im Gehirn ist sie außenliegend und umgibt als Rinde (Cortex) die weiße Substanz. Im Rückenmark ist sie als zentrale schmetterlingsförmige Struktur innenliegend und wird von weißer Substanz umgeben. Die weiße Substanz (Substantia alba) des ZNS besteht überwiegend aus myeliniserten Axonen.
Merke: Aufgrund der hohen Dichte an Nervenzellkörpern und nicht-myelinisierten Axonen erscheint die graue Substanz mikroskopisch betrachtet, bei mit Formalin fixiertem Gewebe, grau und trägt daher ihren Namen. Die weiße Substanz hingegen erscheint aufgrund ihres lipidhaltigen Myelins mikroskopisch betrachtet weiß.
- Großhirn (Telencephalon)
- Zwischenhirn (Diencephalon)
- Kleinhirn (Cerebellum)
- Hirnstamm; bestehend aus Mittelhirn (Mesencephalon), Brücke (Pons) und verlängertem Mark (Medulla oblongata)
- Isokortex
(ca. 95% des Kortex)
- Basierend auf Form und Größe der Perikarya sowie deren Anordnung und dichte werden 6 horizontal angeordnete Schichten (Laminae) differenziert, die über Fortsätze der Nervenzellen funktionell vertikal miteinander verbunden sind (siehe >Rindenfelder):
- Molekularschicht = zellarm, d.h. wenig Perikarya, zahlreiche Nervenfasern
- Äußere Körnerschicht = dicht angeordnete kleine Pyramidenzellen und Nicht- Pyramidenzellen
- Äußere Pyramidenschicht= locker angeordnete kleine bis mittlere Pyramidenzellen
- Innere Körnerschicht= dicht angeordnete kleine Pyramidenzellen
- Innere Pyramidenschicht= locker angeordnete Pyramidenzellen unterschiedlichster Größe
- Multiforme Schicht= diverse Zellen (Pyramidenzellen und Nicht- Pyramidenzellen)
- Allokortex
(3-schichtig)
- Im Allokortex werden 3 Schichten unterschieden, wobei eine zellreiche Schicht (Pyramidenzellen oder Körnerzellen) zwischen zwei zellarmen Schichten liegt. Am Beispiel des Hippocampus sind diese 3 Schichten (siehe Abb. 4.3.1.):
- Molekularschicht = Dendriten der Körnerzellen
- Körnerzellschicht = Perikarya der Körnerzellen
- Polymorphe Schicht = durchzogen von Axonen der Körnerzellen
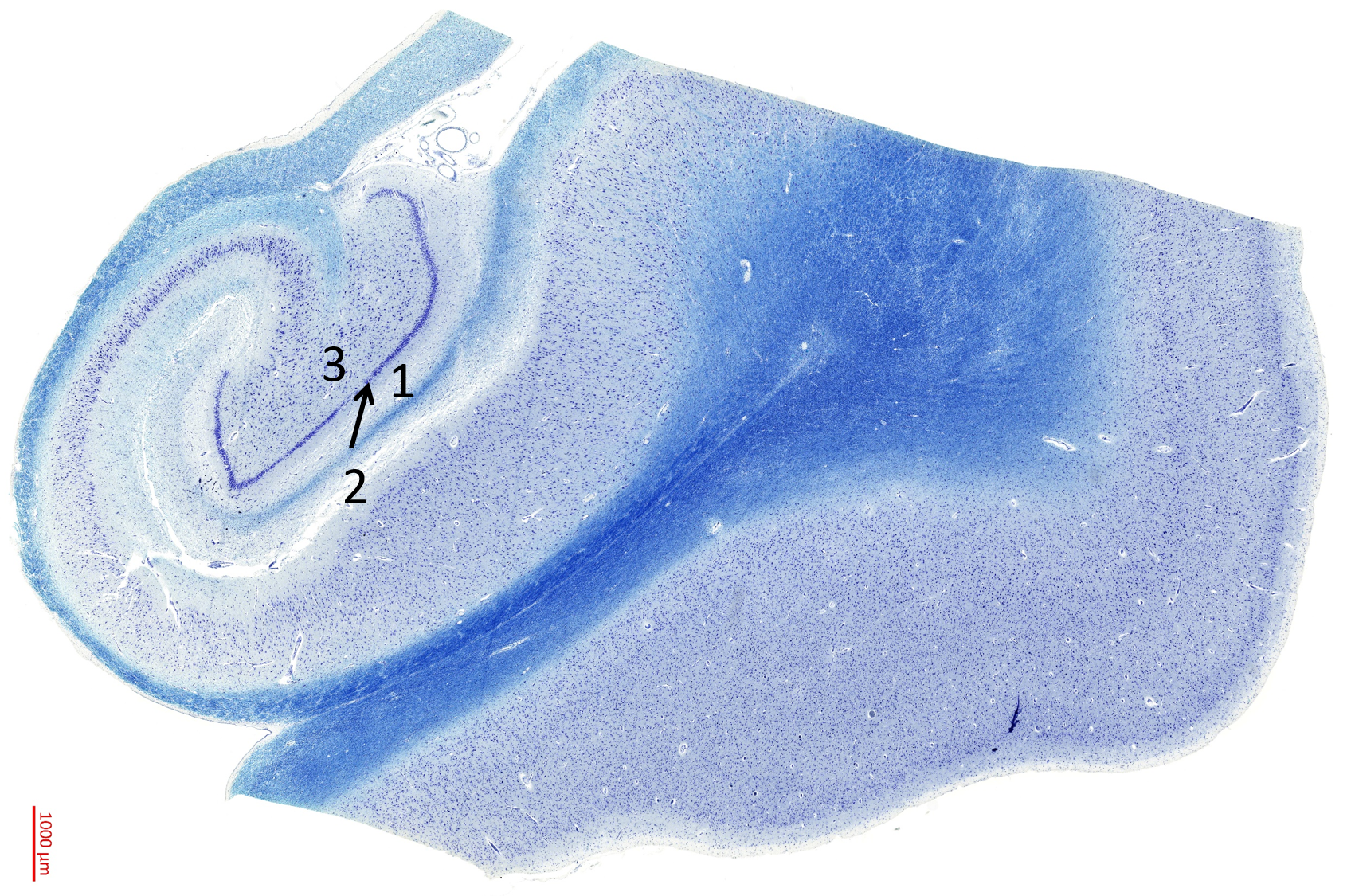
Abbildung 4.3.1. Allokortex am Beispiel des Hippocampus (Mensch). 1) Molekularschicht 2) Körnerzellschicht 3) Polymorphe Schicht. Bild im virtuellen Mikroskop betrachten.
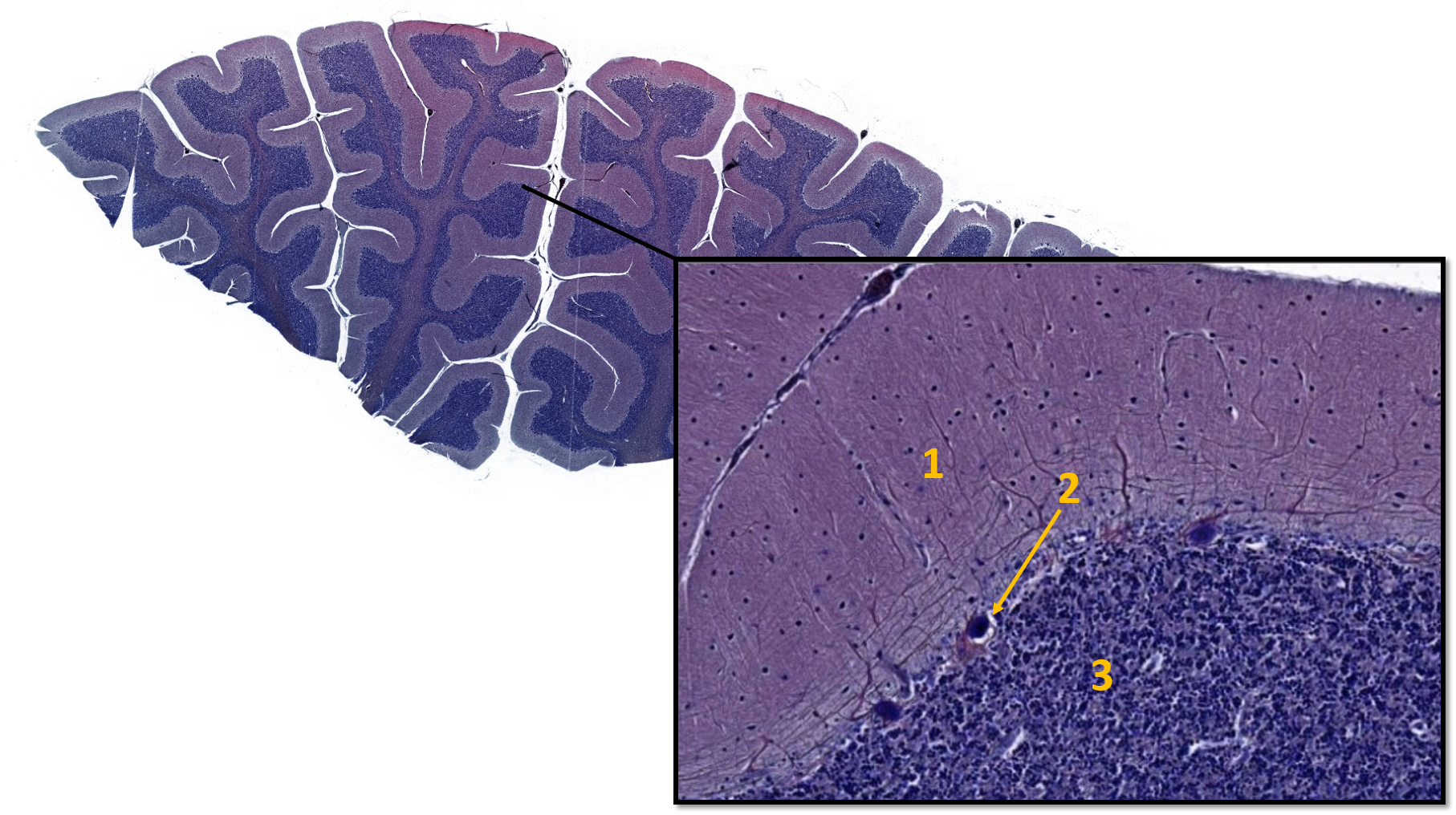
- Molekularschicht
- Purkinje-Zellschicht
- Körnerzellschicht
- Schmetterlings- bzw. H-förmige Struktur
- Innenliegend, um den mit Liquor gefüllten Zentralkanal herum
-
Unterteilt in
Vorderhorn (cornu anterius), Seitenhorn (cornu laterale) und Hinterhorn (cornu
posterior) (siehe Abb. 4.3.3.)
- Bestandteile: hauptsächlich Perikarya von Nervenzellen
-
Je nach Ziel der
Axone der Nervenzellen werden 3 Nervenzellgruppen untergliedert:
- „Wurzelzellen“ = Motorisch efferente Zellen, Motoneurone
- „Strangzellen“ = sensorisch afferente Zellen, sensorische Neurone
- „Schaltzellen“ = Interneurone
- Umschließt die graue Substanz
-
Unterteilt in
Vorderstrang (Funiculus anterior), Seitenstrang (Funiculus medius) und Hinterstrang
(Funiculus posterior) (siehe Abb. 4.3.3.)
- Bestandteile: hauptsächlich Axone (überwiegend myelinisiert), Zellkerne autochtoner Gliazellen, Astroglia und Mikroglia. Enthält keine Neurone.
5. Klinik
Lernziele
Nach der Bearbeitung dieses Kapitels:
- Können Sie die Erkrankung "Reinke-Ödem" definieren.
- Kennen Sie die beteiligten Strukturen bei einem Reinke-Ödem.
- Kennen Sie mögliche Ursachen und Symptome eines Reinke-Ödems.
- Kennen Sie die Grundlagen der Einteilung in pyramidales und extrapyramidales System.
- Kennen Sie die Definition und grundlegende Funktion der Basalganglien.
- Kennen Sie die zugrundeliegenden pathologischen Prozesse von Morbus Parkinson.
- Kennen Sie die Leitsymptome von Morbus Parkinson.
5.1. Reinke- Ödem
Die Glottis bildet den mittleren Bereich des Larynx (siehe Kapitel 3.2.). Dieser Bereich liegt am Boden des Ventriculus laryngis und ist in zwei Falten, die Stimmfalten (Plicae vocalis), unterteilt. Den Bereich zwischen den beiden Plicae vocalis wird Stimmritze genannt. Die Plicae vocalis sind hauptsächlich mit mehrschichtigem unverhorntem Plattenepithel bedeckt. Darunter befindet sich das Stimmband (Ligamentum vocale), bestehend aus überwiegend elastischen Fasern. Das Stimmband bedeckt den quergestreiften M. vocalis. Zwischen Epithelgewebe und Lig. vocale befindet sich ein schmaler Bindegewebsraum, der sog. Reinke-Raum (siehe Abb. 5.1.1.).
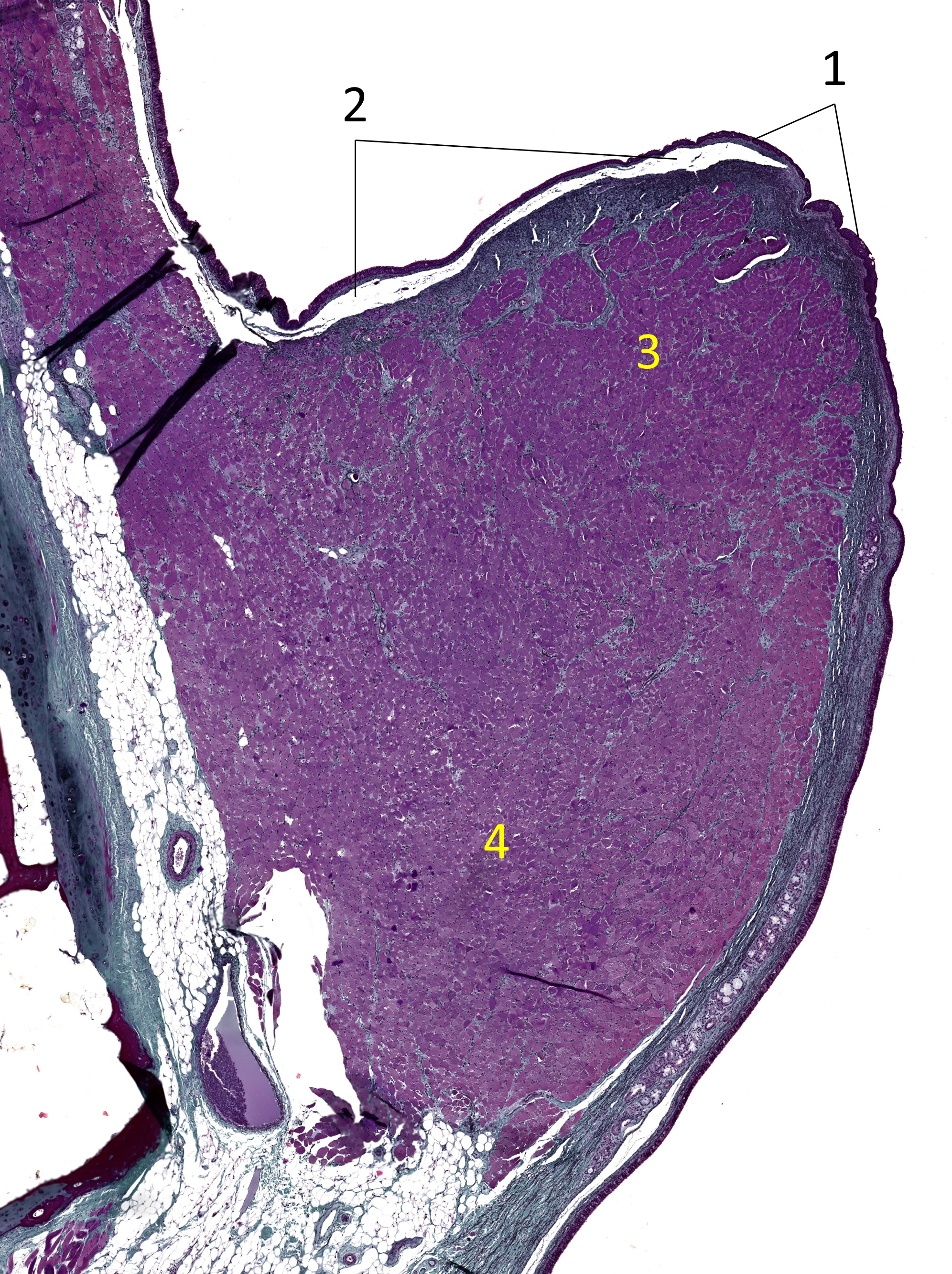
Abbildung 5.1.1. Glottis. 1) mehrschichtiges unverhorntes
Plattenepithel, 2) Reinke-Raum, 3) Ligamentum vocale (Stimmband), 4) M. vocalis. Bild im virtuellen Mikroskop ansehen.
Die Plicae vocalis werden bei der Phonation mechanisch stark belastet, wodurch es vereinzelt zu einer Verhornung des mehrschichtigen Plattenepithels kommen kann.
Kommt es im Reinke-Raum zu Flüssigkeitsansammlungen (Ödem) spricht man von einem Reinke-Ödem. Die durch die Flüssigkeitsansammlungen hervorgerufene Schwellung der Plica vocalis ragt in die Stimmritze hinein und beeinträchtigt dadurch die Phoniation (siehe Abb. 5.1.2.)
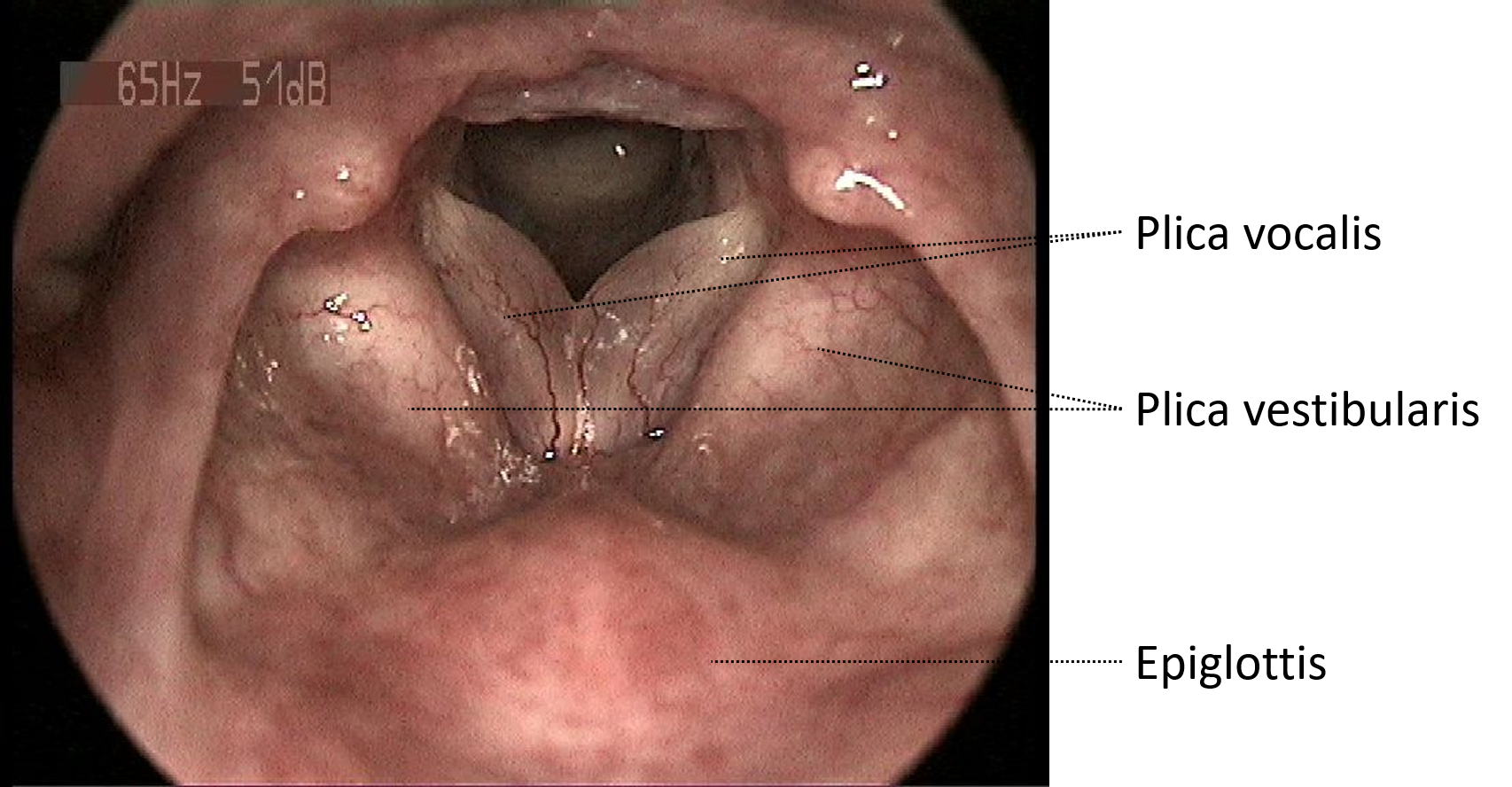
Abbildung 5.1.2. Reinke-Ödem. Autor:
Phoni. Lizenz: CC BY-SA 4.0. Quelle:
https://commons.wikimedia.org/wiki/File:Reinke-Oedem.jpg.
Symptome:
- Heiserkeit
- tiefer und rauer Stimmklang
- Husten
- selten Atemnot
- selten inspiratorischer Stridor
Ursachen (Auswahl):
- Fehlbelastung bzw. Überbelastung der Stimme
- Allergenexposition (Feinstäube)
- Rauchen
5.2. Morbus Parkinson
Exkurs: Pyramidales und Extrapyramidales System
Wie Kapitel 2.3. erwähnt sind die Fortsätze der Nervenzellen
des Isokortex (graue Substanz) funktionell vertikal miteinander verbunden.
Verbände von Nervenzellen mit ähnlicher Funktion liegen dabei in sog.
Rindenfeldern nebeneinander. Die Nervenfasern, deren Perikarya dem primär
motorischen Rindenfeld des Isokortex zugeordnet werden und zum Rückenmark ziehen,
werden als Pyramidenbahn bezeichnet.
Das pyramidale System steuert vor
allem die Feinmotorik der Extremitätenmuskulatur. Nervenfasern die außerhalb
der Pyramidenbahn verlaufen werden als extrapyramidale
Bahnen zusammengefasst. Die Perikarya dieser Nervenfasern liegen in den
Kerngebieten des Großhirns und im Hirnstamm. Das extrapyramidale System steuert vor allem die gröbere Motorik der
stammnahen Muskulatur.
Hinweis: In der Literatur findet man häufig eine ausschließliche Zuordnung des pyramidalen und extrapyramidalen Systems zu willkürlicher und unwillkürlicher Motorik. Dies ist jedoch nicht möglich, da die extrapyramidalen Bahnen auch an Willkürbewegungen beteiligt sind.
Exkurs: Basalganglien
Als Basalganglien werden Kerngebiete der grauen Substanz bezeichnet, die sich sowohl (tief) innerhalb des Großhirns, als auch außerhalb befinden. Zu den Basalganglien zählen anatomisch der Corpus striatum (unterteilt in Nucleus caudatus und Putamen) sowie der Globus pallidus. Darüber hinaus wird der Nucleus subthalamicus und die Substantia nigra den Basalganglien funktionell zugeordnet, aber nicht anatomisch.
Die (Neurone der) Basalganglien sind funktionell insbesondere für die Modulation von Bewegungsmustern und des Bewegungsausmaßes verantwortlich. Sie werden dem extrapyramidalen System zugeordnet.
Bei der Erkrankung Morbus Parkinson (auch: ideopathisches Parkinson-Syndrom (IPS)) kommt es zu einem Untergang Dopamin produzierender Neurone, die v.a. in der Substantia nigra verortet sind. Wie oben beschrieben gehören die dort vorkommenden Neurone zum extrapyramidalen System, das vornehmlich die gröbere Motorik der stammnahen Muskulatur steuert. Dopamin ist ein Neurotransmitter, der sich hemmend auf den motorikhemmenden Anteil des Corpus striatum auswirkt. Über diese Disinhibition (= Hemmung einer Hemmung) wirkt Dopamin motorikfördernd. Aufgrund des Dopaminmagels kommt es zur einer Abnahme der Disinhibition und in Folge dessen zu einer zunehmenden Hemmung der Motorik.
Die Leitsymptome bei Morbus Parkinson sind entsprechende Störungen des normalen Bewegungsablaufes (TRAP, von engl. „Falle“):
- Tremor = Zittern
- Rigor = erhöhter Muskletonus
- Brady-/Akinese = Verlangsamung/Verlust der willkürlichen Motorik
- Posturale Instabilität = Instabilität beim aufrechten Stehen
6. Glossar
Wichtige Begriffe des Wissensspeichers sind in einem >Glossar zusammengefasst und definiert. Die einzelnen Einträge des Glossars sind in den Kapiteln verlinkt.
7. Quellen
Brand-Saberi,
B., Burr, B., Baader, S., Beyer, C., Caspers, S., Dieterich, S., von Gall, C.,
Grüneberg, C., Missler, M., Pufe, T., Schilling, K., Schnittler, H. J., Sommer, S.,
Wennemuth, G., Zaehres, H. (2023). Open Educational Resources: Digital
HISTO NRW. https://doi.org/10.13154/294.2023.1
Frank, H. G. (2021). Histologie für Dummies (1. Auflage). Weinheim: Wiley-VHC GmbH
Lüllmann-Rauch, R., & Asan, E. (2019). Taschenlehrbuch Histologie (6., vollständig überarbeitete Auflage.). Stuttgart: Georg Thieme Verlag.
Menche, N., Munk, K., Renz-Polster, H., & Raichle, G. (2023). Biologie, Anatomie, Physiologie: Kompaktes Lehrbuch für Pflegeberufe
(10. Auflage.). München: Elsevier, Urban-&-Fischer
Welsch, U., Kummer, W., & Deller, T. (2018). Histologie: Zytologie, Histologie und mikroskopische Anatomie: das Lehrbuch (5. Auflage.). München: Elsevier.
Wennemuth, G., Albrecht, M., Aumüller, G., Bock, R., Eppler, E., Hofmann, A., & Mannowetz, N. (2017). Taschenbuch Histologie (2. Auflage.). München: Elsevier, Urban & Fischer.